Introduction
A growing body of evidence suggests that direct oral anticoagulants (DOACs) are a suitable choice for anticoagulation in selected individuals with cerebral venous thrombosis (CVT). The optimal strategy for transitioning from acute parenteral anticoagulation (PA, defined as unfractionated [UFH] or low-molecular-weight heparin [LMWH]) to DOAC, however, is not known. Two randomized trials examining the use of DOACs in CVT, RE-SPECT CVT (Safety and Efficacy of Dabigatran Etexilate vs. Dose-Adjusted Warfarin in Patients with Cerebral Venous Thrombosis) and EINSTEIN-Jr (Oral Rivaroxaban in Children with Venous Thrombosis, which had a subset of children with CVT), required 5–15 days of lead-in PA prior to initiation of DOACs. Reference Ferro, Coutinho and Dentali1,Reference Connor, Sánchez van Kammen and Lensing2 The SECRET (Study of Rivaroxaban for Cerebral Venous Thrombosis) trial had no requirement for lead-in PA; 19 of 25 in the DOAC arm received 4 days of PA or less prior to DOAC initiation. Reference Field, Dizonno and Almekhlafi3 Although no safety concerns were identified with the earlier initiation of DOAC, SECRET was a feasibility trial with a small sample size. The new American Heart Association (AHA)/American Stroke Association (ASA) Scientific Statement on CVT states that “From the current available evidence, it is reasonable to transition to DOAC or VKA after a period of lead-in parenteral anticoagulation, but whether 5 to 15 days is a safer or more effective strategy than shorter periods is not known.” Reference Saposnik, Bushnell and Coutinho4 The new Canadian Best Practice Guidelines state that there is insufficient evidence to recommend the routine use of DOAC as first-line anticoagulation, but note that this strategy may be considered on a case-by-case basis. Reference Field, Lindsay and Wein5
ACTION-CVT (Direct Oral Anticoagulants Versus Warfarin in the Treatment of Cerebral Venous Thrombosis) was a large international retrospective observational study examining outcomes in individuals with CVT who received DOAC or vitamin K antagonist anticoagulation as part of routine care. Reference Yaghi, Shu and Bakradze6 We examined the duration of lead-in PA and outcomes in individuals who received DOACs.
Methods
The ACTION-CVT study has previously been described in detail. Reference Yaghi, Shu and Bakradze6 Briefly, ACTION-CVT was an international multicenter retrospective study that collected routine clinical data from individuals with a new diagnosis of CVT who were treated with oral anticoagulation as part of their routine clinical care between January 2015 and December 2020. Data were collected across 27 sites in the USA, Italy, Switzerland and New Zealand. Participants were identified retrospectively using ICD-9 and ICD-10 codes followed by a review of medical records and neuroimaging to confirm the diagnosis. The study excluded individuals who were pregnant and those with active cancer or antiphospholipid antibody syndrome. Neuroimaging outcomes were extracted from radiology reports and were not centrally adjudicated.
For this post hoc analysis, we included only (1) those patients who received a DOAC as their initial oral anticoagulant or (2) those who received 21 days or less of PA prior to initiation of DOAC and had no gaps between their last dose of PA and first dose of DOAC lasting 24 hours or more. Patients who received endovascular therapy and/or neurosurgery were excluded from the analysis. We also excluded those who were comatose and thus unable to swallow oral anticoagulation.
The cohort was divided into three groups: those who received no lead-in PA (“very early” DOAC initiation), those with 1–4 days of PA (“early” DOAC initiation) and those with 5–21 days of PA (“delayed” DOAC initiation). We divided “early” and “delayed” at the 5-day threshold given the previous protocols used in the RE-SPECT CVT and EINSTEIN-Jr trials. Reference Ferro, Coutinho and Dentali1,Reference Connor, Sánchez van Kammen and Lensing2 The primary outcome was a composite of de novo recurrent CVT affecting a previously uninvolved vein or sinus, Reference Shu, Bakradze and Omran7 extension of the index CVT, new peripheral venous thromboembolism (deep venous thrombosis, pulmonary embolism or splanchnic vein thrombosis), new or worsening cerebral edema and new or worsening intracranial hemorrhage (ICH) at day 30. The components of the composite primary outcome were chosen as they represented potential early complications associated with the index CVT and/or presenting a hypercoagulable state. Day 30 was chosen as the primary outcome time point because it is most biologically plausible that treatment decisions at the time of presentation would affect outcomes at an earlier time point Reference Zhou, Hennawy, Ngo and Field8 and because the majority of participants had neuroimaging by day 30. However, we performed a sensitivity analysis examining outcomes at day 90. Secondary outcomes included recanalization (partial or complete and complete recanalization), death and modified Rankin Scale (mRS) 0–2 at day 90.
The “very early” and “early” DOAC initiation groups were combined for outcome analysis due to the small number of patients in the former. Baseline clinical and imaging characteristics between groups were compared using chi-square tests, Fisher’s exact test and unpaired t-tests, as appropriate. We examined counts and percentages for the primary outcome and its components and performed Cox survival regression for the secondary outcomes. To account for any imbalances in patient characteristics that may have impacted outcomes, we performed both sensitivity-adjusted and unadjusted logistic regression analyses, as well as unadjusted and adjusted Cox survival regression analyses using inverse probability of treated weighting (IPTW). Logistic regression was used for recanalization outcome analyses. Missing data were not imputed. Individuals who experienced more than one component of the primary outcome were counted once within the primary outcome. All analyses were performed using Stata (version 18, StatCorp). We defined p < 0.05 for statistical significance.
Results
Of 1025 patients with CVT, 582 were not treated with a DOAC during their course; 231 patients were included in the analysis (see study flow chart, Figure S1). Of those, 76.2% were treated with a DOAC after less than 5 days of lead-in PA, with most of those individuals starting treatment within the first three days (Figure 1). Overall, 11.7% had very early DOAC initiation, 64.5% had early initiation (median [IQR] 2 days [1–2]) and 23.8% had delayed initiation (median 5 days [5–6]). Most of those who received lead-in PA were treated with UFH (83.3% overall); this was true for the early and delayed DOAC initiation groups.
Duration of lead-in parenteral anticoagulation (PA) in patients transitioned to direct oral anticoagulant (DOAC).
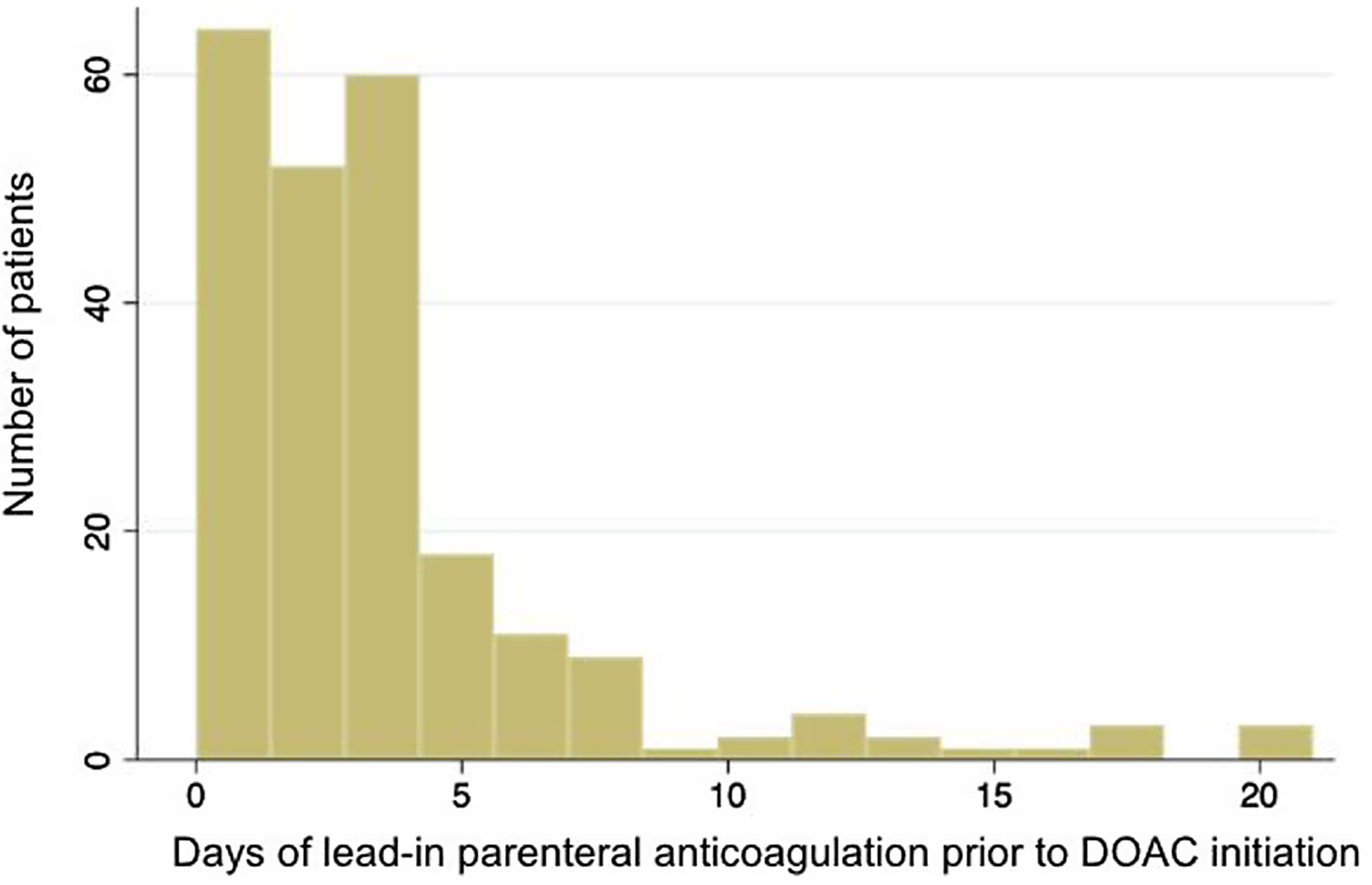
There were higher proportions of patients in the delayed initiation group presenting with adverse clinical and neuroradiological markers, Reference Klein, Shu and Nguyen9,Reference Ferro, Canhao, Stam, Bousser and Barinagarrementeria10 including focal deficits, seizures and encephalopathy, and with intracranial bleeding and edema on baseline imaging (Table 1, Supplementary Table S1). The delayed initiation group also had a greater proportion of cases where patients were intubated and/or required percutaneous endoscopic gastroscopy feeding, both of which are markers of a more severe clinical course in the hospital. By contrast, there was a greater proportion of patients in the earlier initiation groups who presented with isolated headache, which is a more favorable prognostic marker.
Differences in demographic and clinical characteristics between groups based on duration of lead-in parenteral anticoagulation (PA)
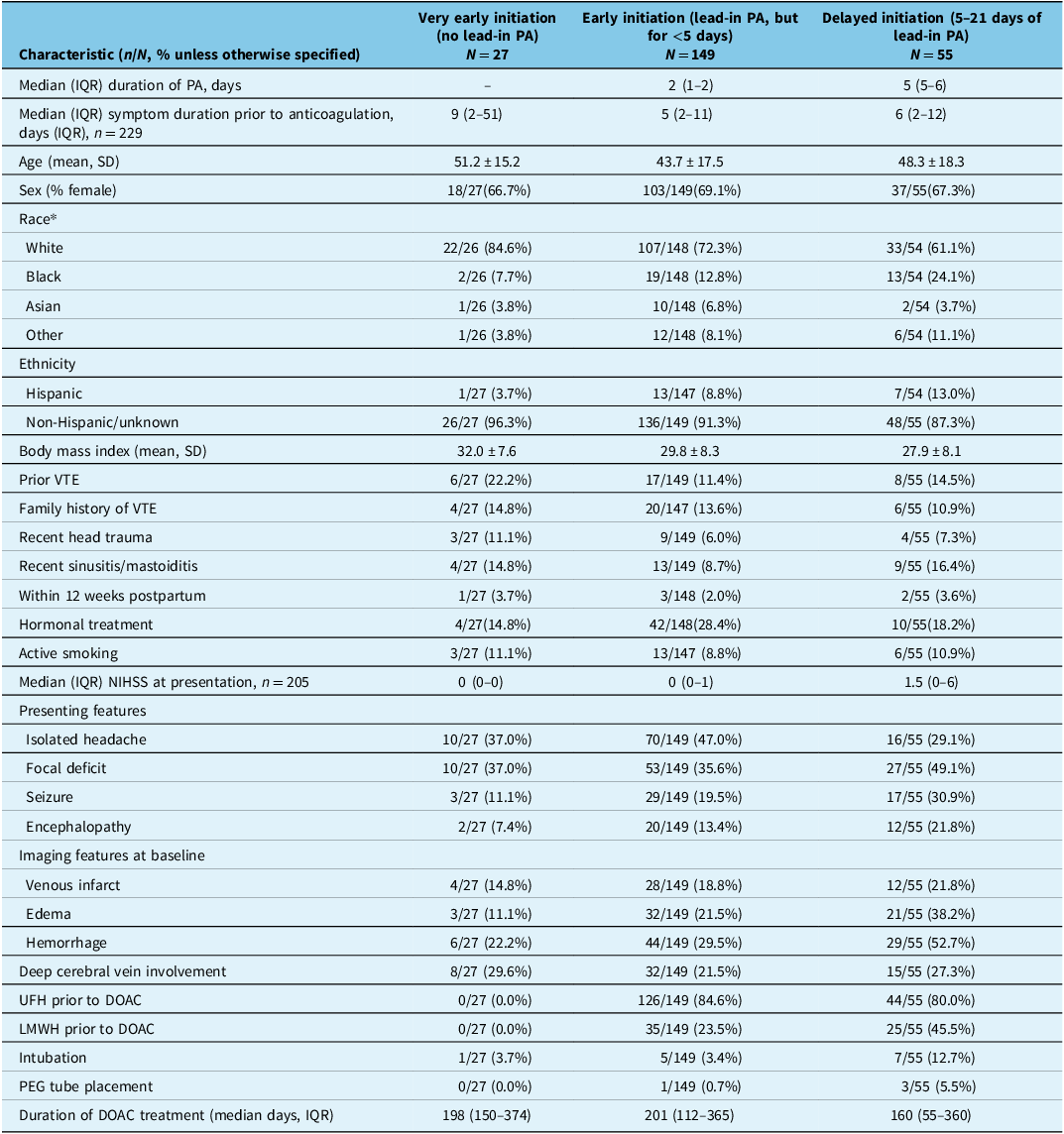
VTE = venous thromboembolism; NIHSS = National Institutes of Health Stroke Scale; UFH = unfractionated; LMWH = low-molecular-weight heparin; DOAC = direct oral anticoagulant; PEG = percutaneous endoscopic gastroscopy.
* Abstracted from charts based on self-reported data. Reference Shu, Bakradze and Omran7
Ninety-three percent of participants had available 30-day data for clinical events; one patient in the very early/early initiation group died (0.6%; cause of death not available). Only 52% had repeat neuroimaging by day 30 to assess recanalization; less than half of those had sufficient reporting to assess partial as well as complete recanalization. The frequency of the primary composite outcome and its components was low overall. There were no significant differences in the frequency of the primary outcome between the early and delayed groups in the crude or adjusted analyses (Table 2). At day 30, there were four events in the very early and early initiation groups (2.4%; two extensions of the index CVT, with worsening ICH in one of those individuals, and two new peripheral VTEs) and one in the delayed group (2.1%; a new peripheral VTE). In those patients with follow-up neuroimaging by day 30, 3 of 95 (3.2%) in the very early/early DOAC group and 3 of 25 (12.0%) in the delayed group had complete recanalization. These differences were not significant in crude or adjusted analysis.
Primary and secondary outcomes*
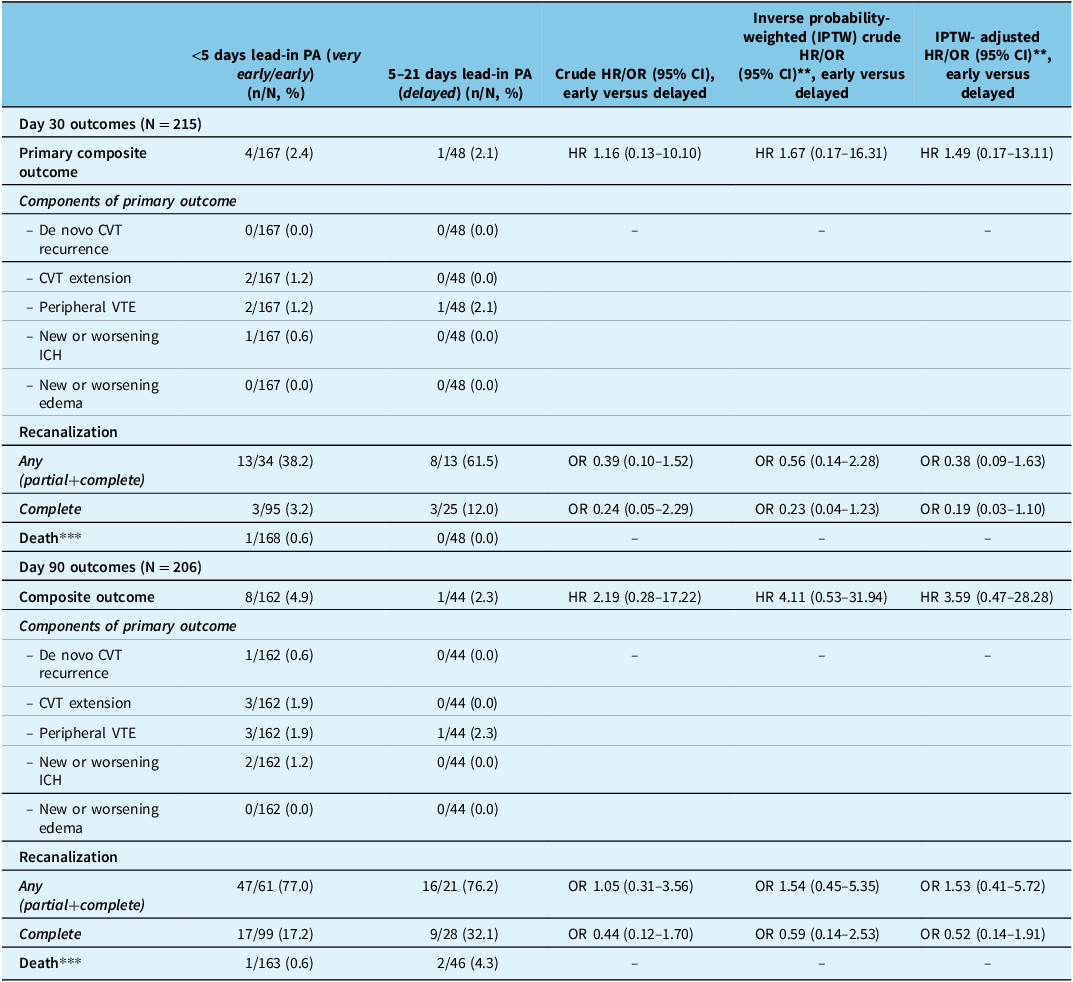
PA = parenteral anticoagulation; OR = odds ratio; HR = hazard ratio; IPTW = inverse probability of treatment weighting; CVT = cerebral venous thrombosis; VTE = venous thromboembolism; ICH = intracranial hemorrhage.
* None of the HR or OR in the table met p < 0.05.
** Adjusted weight for Black race-ethnicity (primary outcome and recanalization), baseline ICH (primary outcome and recanalization) and baseline National Institutes of Health Stroke Scale score severity (primary outcome only).
*** None of the patients who died were known to experience components of the primary outcome.
By day 90, 89.6% had available data for clinical event reporting. Two patients in the delayed initiation group died between days 31 and 90 (4.3%; causes of death not available); no additional patients died in the earlier initiation groups after day 30. In the delayed group, there was one additional ICH (0.6%), one additional extension of the index CVT (0.6%) and one additional de novo recurrent CVT (0.6%). There were no further events in the delayed initiation group and no significant differences in rates of the composite outcome at day 90. A greater proportion of patients achieved recanalization by day 90 as compared to day 30 in both groups (17.2% in the early group vs. 32.1% in the delayed group), but differences between the early and delayed groups were not significant in crude or adjusted analyses. mRS information was available for 66.7% of participants. mRS 0–2 was achieved in 94.4% of those in the early DOAC initiation groups and 84.4% in those with delayed initiation.
None of the patients who died were known to have experienced components of the primary outcome.
Discussion
This is a post hoc analysis of ACTION-CVT, an observational retrospective study including adult patients with CVT who were anticoagulated with a DOAC as part of their routine clinical care between 2015 and 2020. We found that over three-quarters of patients in ACTION-CVT who were treated with a DOAC had less than 5 days of lead-in PA and over 10% did not have lead-in PA at all. There were no significant differences in frequencies of the primary composite outcome (CVT recurrence/extension, new peripheral VTE, new/worsening ICH, or new/worsening edema) or recanalization in those with early initiation of DOAC versus delayed.
In this cohort, those with favorable baseline clinical and radiological characteristics Reference Klein, Shu and Nguyen9 had earlier initiation of DOAC than patients with more severe presentations. Of note, the most severe patients (i.e., those needing endovascular therapy and/or neurosurgery) were excluded from this cohort. Those patients would most likely have been treated with PA for a longer period of time. Still, overall, decisions to initiate DOAC earlier, as opposed to after longer periods of PA, seem to reflect clinical decision-making based on individual patient characteristics, as opposed to center-specific variations in practice impacting a collective group of patients. In contrast, baseline clinical and radiological characteristics in the overall ACTION-CVT cohort were similar between those who were treated with a DOAC and those treated with warfarin as part of their routine care, Reference Yaghi, Shu and Bakradze6 suggesting that the decision to treat with a DOAC versus warfarin was more reflective of overall local practices.
Some clinical trials comparing DOAC to standard-of-care anticoagulation required 5 days or more of lead-in UFH or LMWH. The optimal timing for transitioning from PA to DOACs after CVT remains uncertain, and the suitability of DOACs for use in CVT without any preceding PA remains controversial. To date, published literature to support the safety and efficacy of early DOAC in CVT is scant. While the SECRET trial permitted initiation of DOAC without preceding lead-in therapy, 52 of 53 participants received PA prior to DOAC initiation. Reference Field, Dizonno and Almekhlafi3 A 2017 European Stroke Organization guideline, released prior to the publication of RE-SPECT CVT, EINSTEIN-Jr, SECRET and ACTION-CVT, recommended against using DOACs for acute therapy in CVT. Reference Ferro, Bousser and Canhão11 The new AHA/ASA statement states that “DOACs appear to be a safe and effective alternative option to VKAs according to open-label retrospective and prospective randomized studies,” but it cautions that the ideal transition strategy from parenteral anticoagulation is not known. Reference Saposnik, Bushnell and Coutinho4 The small numbers (n = 27) of individuals in ACTION-CVT who received DOAC without PA preclude robust comparisons with the overall cohort with respect to baseline characteristics or safety. Still, given the rarity of CVT overall Reference Zhou, Yu, Ngo, Hill and Field12 and the lack of robust information on the early initiation of DOAC in CVT, this work contributes to the literature in characterizing current practice.
Limitations in this data cannot lead us to draw clear conclusions about whether an earlier versus delayed approach to DOAC initiation is most suitable for the management of CVT overall. These limitations include the non-randomized nature of the cohort, underlying differences in baseline characteristics between the early and delayed initiation groups, low overall event frequencies and incomplete neuroimaging follow-up data. We adjusted for presenting severity to help account for these factors, and adverse events constituting the primary composite outcome were uncommon across the early and delayed groups. Further, we cannot exclude the possibility that those lost to follow-up may have experienced events of interest. We also do not have detailed information about the causes of death, although to the best of our knowledge, no patients who died experienced components of the primary composite event. Most patients in ACTION-CVT were treated in the pre-COVID era and we cannot comment on considerations that may be specific to COVID-related CVT. Reference Nguyen, Qureshi and Klein13 UFH was the lead-in anticoagulant in 83% of cases. This may limit generalizability in the future as AHA/ASA and Canadian guidelines have since been published that recommend the use of LMWH over UFH as the preferred parenteral therapy in most instances. We do not have DOAC dosing data and cannot comment on whether an acute VTE oral DOAC dosing regimen (e.g., 15 mg bid for 3 weeks followed by 20 mg daily for rivaroxaban, or 10 mg bid for one week followed by 5 mg bid for apixaban, or 5 days of lead-in PA for dabigatran and edoxaban) is optimal. We also do not have partial thromboplastin time (PTT) data to assess time in the therapeutic range for patients who were treated with UFH. Finally, we did not assess the impact of the timing of DOAC initiation on chronic headache, a key outcome following CVT. Reference Kim, Honig, Alimohammadi, Sepehry, Zhou and Field14
Our findings do not raise obvious safety concerns regarding the practice of DOACs initiated with less than 5 days of PA in appropriately selected patients. However, we note that numerically, 2 of 162 of those with earlier initiation of DOAC had an extension of the index CVT by day 90 and another patient between days 30 and 90, compared with none in the smaller (n = 48 at day 30 and n = 44 at day 90) group of those with delayed initiation. There were also relatively greater rates of recanalization in the delayed initiation group among those select patients who underwent repeat neuroimaging at days 30 and 90. In the context of rare events and the delayed group being smaller, these differences were not statistically significant. It is theoretically plausible that longer periods of PA prior to DOAC transition could lead to improved recanalization over DOAC and, thus, fewer instances of extension of the index CVT over the shorter or longer term. Reference Kim, Honig, Alimohammadi, Sepehry, Zhou and Field14 Again, we note the different sizes and characteristics of the early and delayed groups and reiterate that available data do not allow for conclusions about differences in safety or effectiveness between groups. Therefore, it is worthwhile to continue to report, alongside baseline patient characteristics, outcome data related to the timing of DOAC initiation in CVT to better understand if there are any potential implications for clinical practice.
Conclusions
The majority of patients who were treated with a DOAC for CVT in this cohort received fewer than 5 days of lead-in PA. Patients with earlier DOAC initiation were more clinically well at presentation, with a lower baseline prevalence of seizure, encephalopathy and ICH and higher incidence of isolated headache, as well as a higher proportion with 90-day mRS 0–2. There were no notable differences in safety outcomes or recurrent CVT or peripheral VTE. However, event frequencies were low overall, and further prospective data reporting is recommended to inform clinical practice. The ongoing prospective DOAC-CVT observational registry, which aims to enroll 500 participants, is anticipated to provide additional non-randomized evidence in this regard. Reference van de Munckhof, van Kammen and Krzywicka15
Supplementary material
The supplementary material for this article can be found at https://doi.org/10.1017/cjn.2024.325.
Author contributions
Conception, design – TF, SY and LS
Analysis – LS
Manuscript drafting and critical revision – TF, LS, DK, PK, JS, MC, LZ, TN and SY
Funding statement
TSF is supported by a Sauder Family/Heart & Stroke Professorship of Stroke Research from the University of British Columbia.
Competing interests
Dr Field was PI of the SECRET trial.
Disclosures
TSF received personal fees for advisory board work for Bayer, HLS Therapeutics, Novartis, AstraZeneca and Roche Canada and for educational events for HLS Therapeutics, has served as an expert witness and is on the board of Destine Health and the VGH/UBC Hospital Foundation. TNN received personal fees for Data Safety Monitoring Board (DSMB) work for CREST-2, Endolow, Aruna Bio and Brainomix and participated in unpaid DSMB work for TESLA, SELECT2 and TATAM. She is the president of the Society for Vascular and Interventional Neurology (SVIN). JES reports research support from Medtronic and Philips unrelated to this work, has served as an expert witness for Precision Medicine, LLC, and discloses support for attending the 2024 AAN Annual Meeting. He is on the SVIN Board of Directors and the AAN E-learning Subcommittee. MC is a councilor for the International Society of Thrombosis and Haemostasis and is on the board of the Haemostasis and Thrombosis Research Society. LZ is supported by a Vancouver Coastal Health Research Institute Mentored Clinician-Scientist Award. The other authors have no disclosures.




